為什麼高蛋白餐之後我的血糖會上升?

糖質新生
為什麼高蛋白餐之後我的血糖會上升?
解答複雜的問題,通常有許多的細節需要解釋,一篇簡單的臉書貼文是不夠的。
複雜的問題與爭議,例如糖質新生以及蛋白質對血糖與酮態的影響就是其中一個。
作者:Marty Kendall
日期:2017年6月3日
譯者:Claire、Julie Chang、Kevin Phua、Leo Tseng、Michael Tsai

馬汀_阿諾 4月17日
要吃多少蛋白質才會啟動葡萄糖的生產,這樣會造成脫酮嗎?
我在網路上常看到一連串類似的問題,包括:
- 如果你正在控制糖尿病,你應該要避開蛋白質,因為蛋白質會轉化成葡萄糖,並且導致你「脫酮」?
- 如果你為了管理血糖而降低碳水化合物和蛋白質攝取,你應該「吃脂肪到有飽足感」就好,還是一直增加脂肪攝取量直到你進入「最佳酮適應」狀態? (也就是血酮濃度在 1.5 - 3.0 mmol/L 之間)
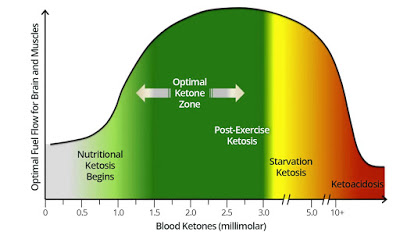
- 然後,如果增加更多脂肪無法讓你進入「最佳酮適應區」,你需要增加攝取外酮,來增加酮體濃度,以便開始減肥嗎?
*脂肪攝取不足。你的飲食裡面沒有任何脂肪炸彈。**你可能酮體因此不足,你可以在飲食裡面增加脂肪,*並且喝keto os(譯註:一種生酮營養補充飲料包)。
- 所以到底什麼是「完美的生酮飲食配方」?
 ]
]
左圖:良好的低醣配方
右圖:不是良好的低醣配方
本文探討重點
- 某些人在高蛋白餐之後可能會觀察到血糖上升、酮體下降的原因
- 這對健康的意義是什麼
- 這些人可以如何提升代謝健康
蛋白質會促進胰島素分泌並可轉化為葡萄糖
你可能已經知道蛋白質在身體內可以透過糖質新生被轉化為葡萄糖。
糖質新生(gluconeogenesis)就是把其他的物質(例如蛋白質或脂肪[1])變成葡萄糖的過程。
- Gluco = glucose= 葡萄糖
- Neo = new= 新
- Genesis = creation=創造
- Gluconeogenesis = new glucose creation =產生新的葡萄糖
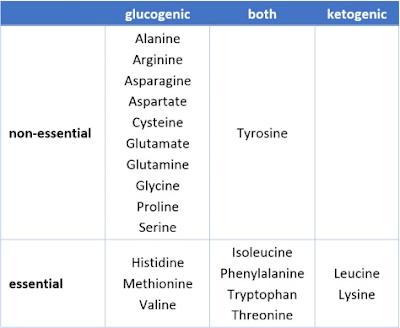
如下表所示,除了兩種胺基酸之外(胺基酸是蛋白質的組成單元),所有其他胺基酸都可以被轉化成葡萄糖。其中又有五種不但可以被轉成葡萄糖,也能轉成酮體,視當時身體需求而定。
一旦你的身體把製造和修復肌肉所需,以及生產神經傳導物質等等所需要的蛋白質用完之後,其他「多餘的蛋白質」可以用來補充血液中的少量蛋白質(胺基酸)儲存,或透過糖質新生補充肝臟中的肝醣。
蛋白質可以被轉化成葡萄糖這件事情,之所以會引起人們的注意,是因為糖尿病患花了很多的心力在控制血糖。(例如服藥、改變飲食習慣、運動、想辦法減肥等等)[2]
進行非常低醣飲食的人,可能會越來越仰賴那些透過糖質新生,把蛋白質轉化得來的葡萄糖。[3] 透過糖質新生,而非依靠飲食中的碳水化合物,來獲取葡萄糖,優點在於這個過程緩慢,而且比較容易使用估算好的胰島素劑量來控制血糖,而透過飲食中的單一碳水化合物(譯註:比如白米、白吐司)來獲取葡萄糖,則容易造成突然的血糖震盪。
蛋白質需要多少胰島素?
食物胰島素指數資料庫[4][5][6]是一個少有人知的數據寶庫,可以幫助我們瞭解食物對人體代謝造成的影響。我在這篇文章裡面用了不少篇幅,來討論我們如何運用胰島素指數,以下我簡單總結一些相關的觀察。
人體對碳水化合物的血糖反應
食物胰島素指數測試是測量健康成人(未罹患糖尿病的年輕大學生)對各種食物的血糖和胰島素反應。
如下面圖表所示,健康成人的血糖反應,跟碳水化合物的攝取量成正比。高蛋白質的肉和魚,以及高脂肪的食物(奶油、鮮奶油、油脂)對血糖的影響極微。
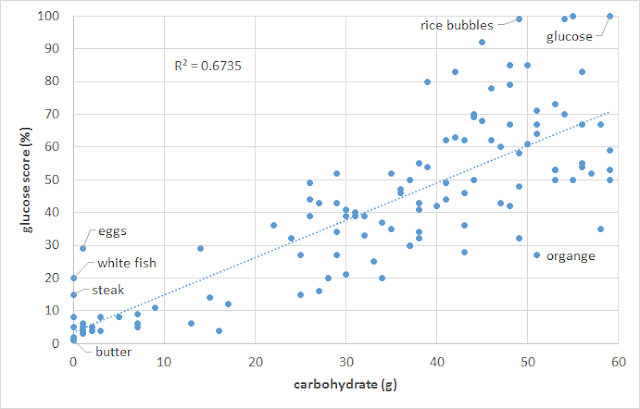
人體對碳水化合物的胰島素反應
但談到食物的胰島素反應時,故事就沒那麼簡單了。
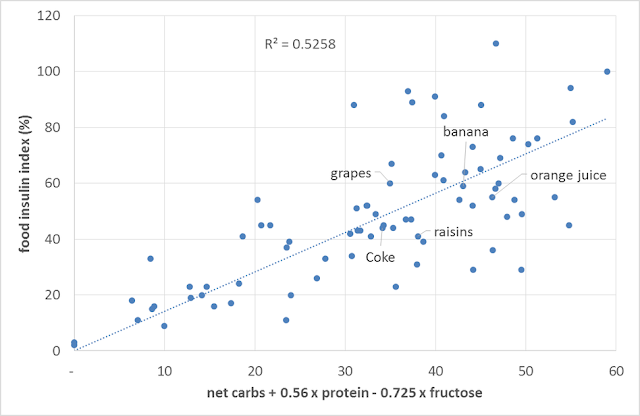
如下圖所示,計算食物中的碳水化合物含量,僅能部分預測我們對食物的胰島素反應。低脂、低醣、高蛋白的食物會引起明顯的胰島素反應。
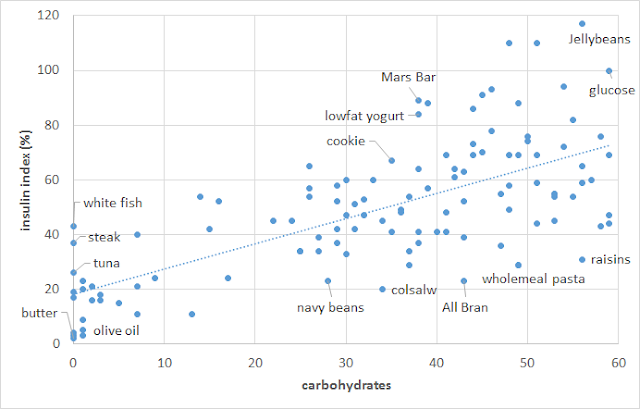
下圖可以看出來,當我們把蛋白質考慮進來的時候,就可以更準確的預測我們對食物的胰島素反應。當我們以 1 克抵 1 克為基準計算,來與葡萄糖來比較,看起來似乎攝取蛋白質時所需的胰島素,是碳水化合物所需的一半,胰島素用來代謝蛋白質並以之修復肌肉和器官。
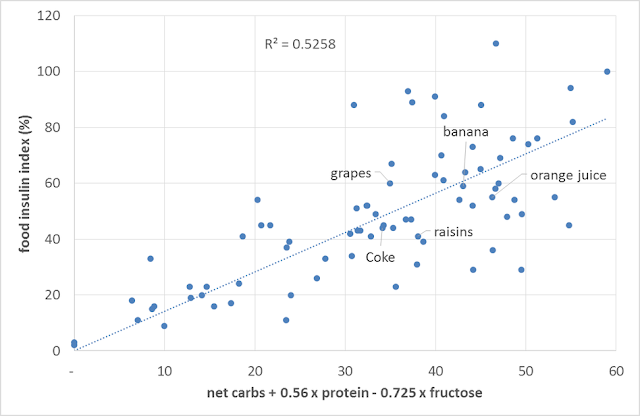
(譯註:上方線性回歸的方程式《淨碳水 + 0.56 x 蛋白質量 - 0.725 x 果糖量》,0.56 接近一半,所謂一半由此而來。)
但這是否意味著我們應該避免或降低蛋白質攝取以提升糖尿病管理或減肥效果?
蛋白質真的會變成巧克力蛋糕嗎?

請繼續往下讀來尋找答案。
增加蛋白質攝取時,胰島素和血糖會如何?
雖然攝取蛋白質確實會產生胰島素反應,但提高食物中的蛋白質含量,反而通常會降低我們對食物的胰島素反應。
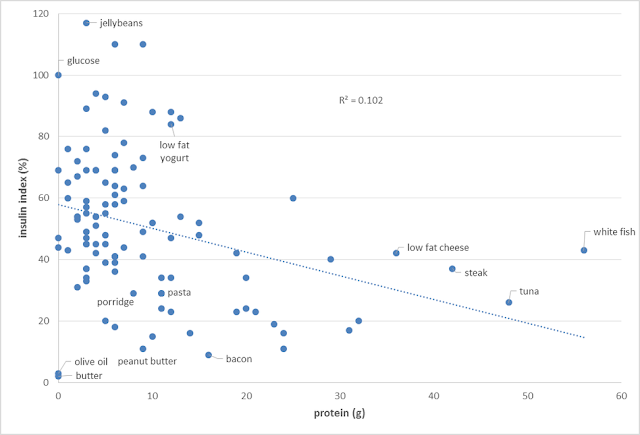
因為增加蛋白質含量,通常會把加工食品從我們的飲食中趕出去,並且改善飲食中的維他命與礦物質比例。[7]
同樣的,增加飲食中的蛋白質含量,也會降低我們對食物的血糖反應。
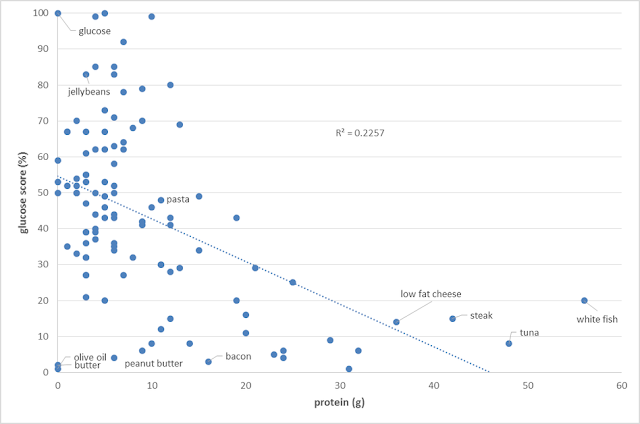
但大量攝取蛋白質的時候呢?
要注意的是,食物胰島素指數測試用的是 1000 kJ 或 240 卡的每種食物(也就是一客大份的點心,而不是完整的全餐)。如果我們吃很多的蛋白質呢?我們不會產生血糖反應嗎?

下圖顯示了對 80 克葡萄糖與 180 克蛋白質(也就是很大量的蛋白質)的血糖反應。我們看到在攝取葡萄糖之後,出現血糖如雲霄飛車般上升的反應,但吃了一大餐蛋白質之後的血糖值,卻是相對穩定的。[8] [9] [10]
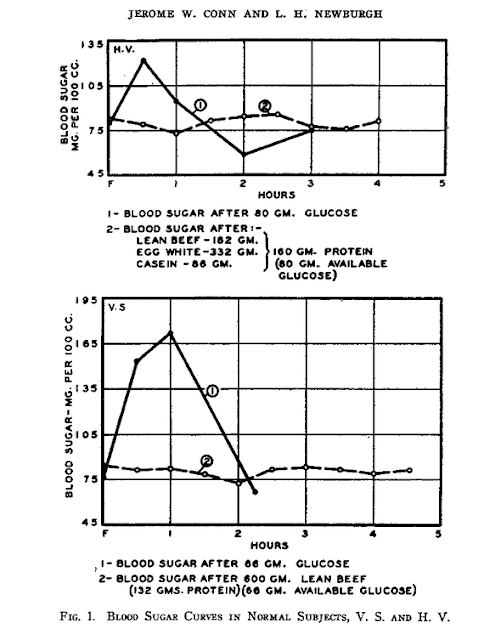
所以,如果蛋白質可以轉化為葡萄糖,為什麼我們沒有看到血糖飆升?
這是怎麼一回事?
胰島素與昇糖素對葡萄糖控制的作用
要正確的理解我們身體如何處理蛋白質,就務必要先瞭解胰島素和昇糖素等激素,在控制肝臟釋放肝醣上扮演的重要角色。
這些名詞有點令人混亂,容我說明一下。
- 肝臟以肝醣的形式來儲存葡萄糖。
- 昇糖素是將肝醣推到血液裡面變成血糖的激素。
- 胰島素則是反過來將肝醣保留在肝臟裡面的激素。
以「把葡萄糖從肝臟中取出來」這件事來說,昇糖素就像油門踏板,而胰島素就像煞車。

當我們的血糖上升,或是我們有外源葡萄糖的時候,胰臟分泌胰島素以阻止肝臟釋放肝醣,直到我們用完或儲存了那些多餘的能量。
胰島素阻止了肝臟釋出肝醣,並將血液中過剩的葡萄糖轉儲存成肝醣,小部分轉為脂肪(透過脂質新生 de novo lipogenesis )。同時,它還告訴身體開始利用葡萄糖作為主要的能量來源,以努力地將血糖降回正常值。
我們可以透過少吃碳水化合物的方式(也就是低醣或生酮飲食),或甚至不吃(也就是斷食!),來踩住昇糖素的油門踏板,以便提取肝臟裡面的肝醣,而高濃度的胰島素強烈意味著我們的血液中有足夠的燃料,該把叉子放下來不要再吃了。
雖然脂肪通常不太需要大量胰島素來代謝,但過多的能量,不管來自哪,都會造成身體升高胰島素,進而阻止肝臟與脂肪儲存庫去釋放儲存的能量。
高碳水化合物餐對血糖、胰島素及昇糖素的影響
冒著太深入細節的風險,我們來看看對各種餐點會如何造成不同的荷爾蒙反應。
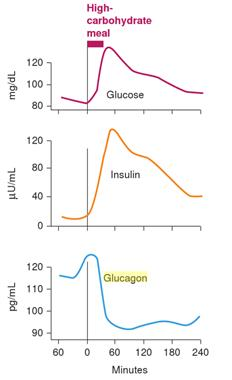
正如上圖所示,當我們吃了高碳水化合物的餐點,胰島素會上升且昇醣素會下降,以阻止肝臟釋放肝醣。因為當我們從嘴巴吃進足夠的葡萄糖,我們不需要更多來自肝臟的葡萄糖。[11]
高蛋白質餐對血糖、胰島素及昇糖素的影響
當我們吃進高蛋白餐,昇糖素和胰島素兩者皆會升高來穩定血糖,在身體切換為儲存能量模式的時候,以及利用蛋白質來修復肌肉及製造神經傳導物質(重要!)的時候,血糖不致於有太大的波動。
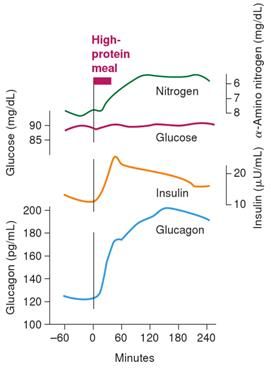
所以在一個代謝機能正常的人身上,我們會看到油門(昇糖素)和剎車(胰島素)平衡的狀態,肝臟不會釋放肝醣到血液中造成血糖上升,因為胰島素會阻止這件事。
這就是為什麼代謝功能正常的人,在進食蛋白質餐後,血糖能維持穩定。
(你可能需要多讀幾遍才能真正了解,我花了幾年的時間才慢慢了解。)
糖尿病患者對蛋白質的胰島素反應
若你有糖尿病,情況就不同了。
胰島素阻抗意味著,脂肪肝和具有胰島素阻抗的脂肪組織,兩者之間的合作變得不順暢。
攝取的蛋白質可能造成血糖上升,也可能下降,在此同時,你需要更高濃度的胰島素,才能代謝蛋白質,來建構肌肉和修復器官。不幸的是,本身有胰島素阻抗的人要增加肌肉是很因難的,而在建構肌肉的過程中,更高濃度的胰島素可能會讓他們儲存更多脂肪[12],所以提高胰島素敏感度是很重要的!
底下的圖表裡面,白線顯示的是代謝正常的成人,對蛋白質的血糖與胰島素反應,黃線則是第二型糖尿病患的組別。[13]
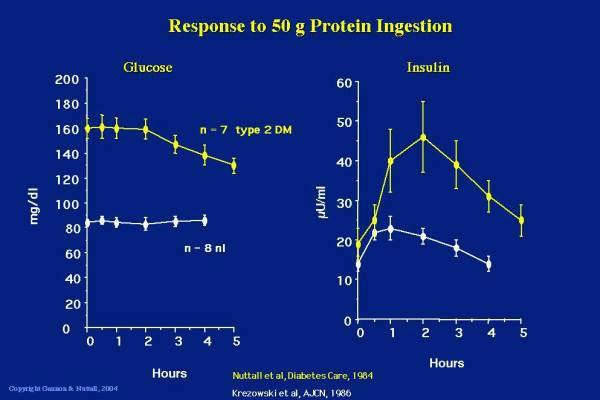
糖尿病患者在吃完一份高蛋白餐後,可能會看到他們的高血糖下降一些些,而因為胰島素阻抗的緣故,胰島素在餐後也會大量的分泌,而病況更嚴重的病患(也就是 β 細胞崩壞或第一型糖尿病)甚至可能看到血糖上升的狀況,那是因為他們分泌的胰島素量,不足以用來代謝蛋白質或阻止肝醣的釋放。
想想油門和剎車的比喻,不見得是蛋白質透過糖質新生而提升血糖,反而是昇糖素的作用,以及緩慢的胰島素反應,無法平衡昇糖素的影響,使得肝臟釋放肝醣,造成血糖上升。
健康的人能夠平衡功能相反的荷爾蒙,如胰島素(剎車)和昇糖素(油門),但若我們有胰島素阻抗,或胰臟功能受損,我們就無法分泌足夠的胰島素來平衡昇糖素的影響,胰島素阻抗的人就像是有正常的油門(昇糖素提高血糖)和故障的剎車(胰島素)。
真實案例
要更清楚了解這個概念,讓我們來看看貼近生活的例子。
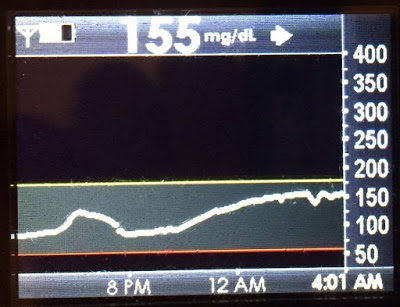
下面的圖片是我們家中的一頓晚餐,包括了牛排、德國酸菜、四季豆、花椰菜,我太太 Monica(第一型糖尿病的患者)在進食這餐時佩戴了連續式血糖監測儀。

下圖是連續式血糖監測儀的量測結果,我們 5 點半用過晚餐後,她的血糖因為那些蔬菜而上升,然後當胰島素開始作用而下降。
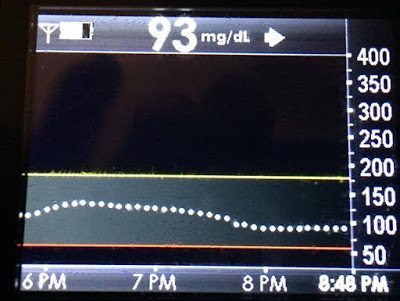
控制因為蔬菜裡的些微碳水化合物,所造成的血糖上升,整個過程大約花了兩個小時。
但接下來 12 個小時多,Monica 的血糖逐漸爬升,胰島素的確是有在作用,此時正在代謝蛋白質,從各方面來看,就像是蛋白質被轉化成血液中的葡萄糖。
這並不是一個例外,我們經常看到這樣的血糖反應。
許多第一型糖尿病的患者都知道,進食蛋白質時,也要施打適量的胰島素。當你已經了解如何避免攝取簡單的醣類,學習如何估算蛋白質所需的胰島素,是好的胰島素控制的下一步,這有點複雜,而且有時令人困惑。
多點胰島素還是少點蛋白質?
所以,問題出在哪呢?為什麼 Monica 的血糖上升呢?是吃太多蛋白質造成的?

還是胰島素不足呢?(她是第一型糖尿病患者)
我認為關於她血糖上升最好的解釋是,胰島素的量不足,無法將肝醣鎖在肝臟中,並同時代謝蛋白質和修補器官。
同時,升糖素的油門踏板是踩著的,這是攝取蛋白質後很平常的反應,但這讓她的血糖上升。
油箱(胰臟)裡面的胰島素不足,無法完成所有的工作,因此,如果 Monica 可以選擇的話,她應該:
A. 保持血糖穩定,停止代謝蛋白質以修復她的肌肉和器官
B. 代謝蛋白質來建構肌肉並修復器官,並任由血糖慢慢飆高
C. 兩者皆是
我個人認為正確的答案是 C。
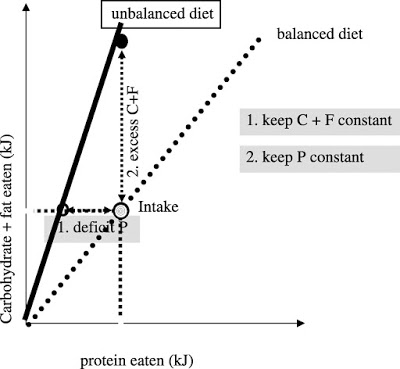
糖尿病患者大量攝取蛋白質補充品和乳清蛋白粉等等,大概不是個好主意,在本文已經詳述。但若跑到另外一個極端,以只攝取最低蛋白質需求作為目標的話,則一定會造成營養不良。
根據 Simpson 和 Raubenheimer 的 肥胖症:蛋白質槓桿假說(2005)一書,罹患糖尿病的人,事實上應該吃更多蛋白質,以確保他們有足夠的蛋白質量來建構肌肉,因為他們本身胰島素阻抗的緣故,會造成糖質新生較活躍,導致蛋白質流失變成葡萄糖。
「蛋白質損失的原因之一是肝臟的糖質新生作用,因為胺基酸被用來製造葡萄糖。胰島素可以抑制這個作用,它還能抑制肌肉分解蛋白質來釋放胺基酸。因此以胺基酸來糖質新生這個過程,主要是發生在斷食(或低醣)的期間。
但是,當胰島素釋放異常、有胰島素阻抗的狀況、或是血液中的游離脂肪酸濃度過高,抑制糖質新生與抑制蛋白質分解的功能就會受到影響。這些交互影響的狀況都與過重和肥胖等病症有關,尤其在第二型糖尿病特別嚴重(12,34)。
我們或許可以推論,因為較活躍的肝臟糖質新生作用,會使得飲食中的蛋白質需求量增加。」
我發展 Optimising Nutrition 部落格一開始的動機,是想要了解哪些食物會造成最少的胰島素反應,以及如何更精確地為糖尿病患者計算胰島素劑量,好讓 Monica 可以擺脫血糖像雲霄飛車般的上下起伏。
跟 Ted Naiman 一樣,我以為如果降低食物中的胰島素負荷(包括減少蛋白質),我們會有很高的機會,來減掉大量的體重(就像未用藥的第1型糖尿病病人一樣)。
*Ted Naiman:過去我認為應該限制蛋白質,但現在我肯定這是錯的。過去身為素食者的我,更是錯得離譜。去年我認為長期慢性曝露於胰島素自身的濃度,是造成高胰島素血症的主要原因,也是錯的。我一直以來都錯了,但我不害怕檢視證據並承認我錯了(很多),並且改變我的世界觀。*😜
我不再認為我們需要限制蛋白質的攝取,來改善胰島素阻抗。然而,我們也無需走到另外一個極端,來狂吃蛋白質。擔心攝取過少或過多蛋白質大致上是無關緊要的。當我們吃營養的飲食,自然會攝取足夠的蛋白質。如果放任不理會,我們的胃口通常都蠻會找尋足夠的蛋白質,來滿足我們目前的需求。
在此同時,努力減少蛋白質攝取會讓你更難保持肌肉量,而肌肉量對於葡萄糖處理和胰島素敏感度是非常關鍵的。

因為患上「糖尿病」而避免攝取蛋白質就好比因為患上「氣喘」而選擇不要呼吸
- 理察‧大衛‧迪克門 醫師
如果你發現你的血糖濃度因蛋白質而上升,這有可能是你的胰島素分泌不足,而不是蛋白質攝取過多。
基礎胰島素與餐前胰島素
為了減少過多胰島素帶來的負面影響,選擇之一是減少飲食中的胰島素負荷,吃高脂肪含量的食物,也就是升胰島素較少的食物。(下圖左下角的那些食物)
如果你高度胰島素阻抗和肥胖的話,這方法能夠起到不可思議的作用,至少在一段時間內。那些突然停止吃垃圾碳水化合物,並攝入更多脂肪的人經常發現,當飲食的胰島素需求下降,他們的食慾也隨著降低,這讓他們更容易使用自身的體脂肪。[14][15]
然而,這只是故事的一部份。再次地,我們可以從那些必須手動管理胰島素劑量的第一型糖尿病患者身上,學到很多關於胰島素的常識。
在糖尿病的管理中,通常有兩種胰島素:
-
基礎胰島素(長效胰島素)
-
餐前胰島素(速效胰島素)
基礎胰島素是一種穩定且源源不絕的胰島素,它是我們人體每天所必需的。如果沒有基礎胰島素,我們將陷入失控的糖質新生和酮酸中毒(例如未受控制的第一型糖尿病)。
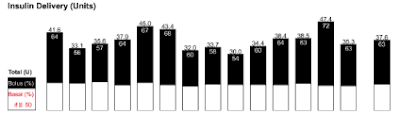
吃一般西方飲食的人,一天當中大約一半的胰島素量,是用於食物的胰島素(譯註:又稱餐前胰島素),另一半則是基礎胰島素。以下圖表顯示了第一型糖尿病患者的每日胰島素劑量。白色部份是基礎胰島素,黑色部份是餐前胰島素。
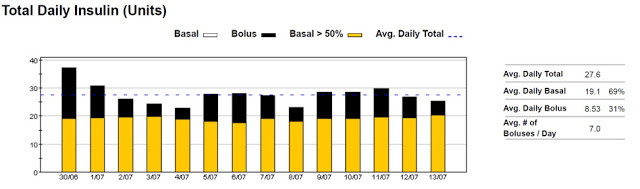
在低醣飲食的人中,只有大約30%的胰島素是用於食物的胰島素,而70%則是基礎胰島素,正如下圖我太太 Monica 的每日胰島素劑量。
我們只能透過改變飲食來減少對胰島素的需求。基礎胰島素是必須的,而若我們有胰島素阻抗,就需要更高濃度的基礎胰島素了。
就像咖啡因或酒精一樣,長期濃度過高,敏感度即下降。若胰島素濃度下降,我們便會對飲食觸發的胰島素更加敏感。也就是降低飲食中的胰島素負荷時,我們胰島素敏感度就會改善。
但並不是所有執行低醣飲食的人都會立刻變成超級運動員,原因還有很多。

如何改善你對基礎胰島素的敏感度
除了改變飲食習慣之外,若要改善血糖控制,我們可以優化身體在不仰賴胰島素的情況下,處理葡萄糖的能力(也就是不需胰島素媒介的葡萄糖攝取)。建立更多的肌肉量會改善我們的胰島素敏感度,以及使用葡萄糖的能力。
我曾以為只要減少飲食的胰島素負荷,幅度夠大,就可以減重,就像患有第一型糖尿病的人一樣。但我現在了解到我們的系統內一直會有足夠的基礎胰島素來儲存多餘的能量(無論能量來源為何),並阻止肝臟釋放儲存的能量。
一個糖尿病患者可以吃高脂肪含量的食物,來減低胰島素的需求。但也可能因為攝取過多能量,而產生胰島素阻抗,並且需要更多基礎胰島素,無論過多能量是從蛋白質、脂肪或碳水化合物攝取而來。 [16]

雖然斷食能讓酮體達到高水平(這是很棒的事),但我擔心有些人為追求高酮體濃度,而攝取大量的脂肪,而過多的能量,長期來說,可能會造成胰島素阻抗。
Bernstein 醫師的方法
Bernstein 醫師(本身有第一型糖尿病)建議的方法是低碳水、足夠的蛋白質(得看你是不是發育中的孩童而定)以及適量的脂肪。

Richard K. Bernstein 醫師談蛋白質與脂肪
問:糖尿病患者是否應避開蛋白質,並以脂肪取代?
答:這聽起來像是胡扯。我認為應依照病患需要多少蛋白質而定,而不是按照某種以脂肪取代蛋白質的公式——這完全沒道理。我從沒碰過需要單純攝取脂肪的人。
即使到了83歲,Bernstein 醫師依然很重視透過規律運動,來保持肌肉量,並提高胰島素敏感度。

Richard K. Bernstein 醫師談蛋白質與脂肪
「我的飲食計畫是LCHP而不是LCHF。至於脂肪,我不會建議人們去買某種脂肪食品,然後把它當成一餐來吃。脂肪和蛋白質是一起的。」
吃太多蛋白質會讓我「脫酮」嗎?
雖然生酮飲食越來越熱門,我覺得大部分對其感興趣的人,不一定需要治療性生酮,他們只是在追求減重或血糖控制/糖尿病管理。
如果你正在控制一種,會因為高酮體濃度而受益的病症(例如:癲癇症、癡呆症、癌症、創傷性腦損傷、老年癡呆症),那可能限制蛋白質的量是必須的,以確保持續的高酮體濃度,以及降低胰島素來避免促進腫瘤細胞與癌症的生長。
隨著生酮飲食法越來越受歡迎,我覺得了解內源性酮態和外源性酮態的差別很重要。
- 內源性酮態產生於,當一個人攝取的能量,少於身體所需要維持動態平衡的量時,我們會被迫使用肝臟中的肝醣,再來是體脂肪,來彌補差額。
- 外源性酮態(或稱營養性酮態)產生於,當我們吃進大量的膳食脂肪(或外源性酮體),我們會看到血酮(β-羥基丁酸)在血液中產生,我們正在燃燒膳食脂肪作為能量。
高血酮濃度意味著你吃進的脂肪比你燃燒的多。有一定的血酮濃度意味著你的胰島素濃度也低,但你的血酮濃度的高低與否,不應該是關注的重點,只要你的血糖也是低的。除非我們在進行長時間斷食,我們通常都會介於內源性酮態和外源性酮態之間的區域。
但請記住我們認為「生酮」和「生酮飲食」所帶來的好處,其實大部分來自內源性酮態(即脂肪是來自我們的身體,而不是來自餐盤或咖啡杯)。
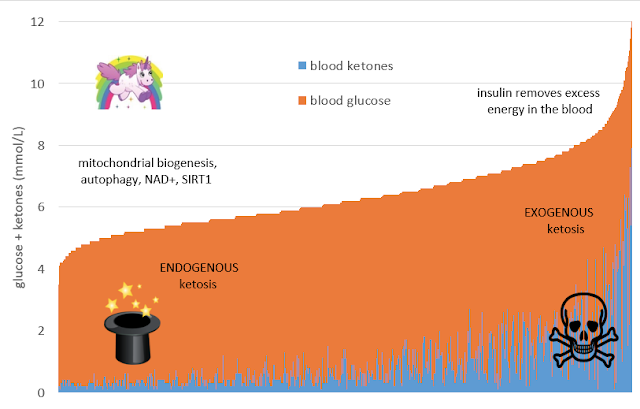
在熱門文章「什麼是最佳的生酮狀態的酮體和血糖濃度?」中, 看來低水平的總能量(即下面圖表往左邊的地方)是比較好的區域,尤其當我們的目的是追求減重或糖尿病控制的時候。
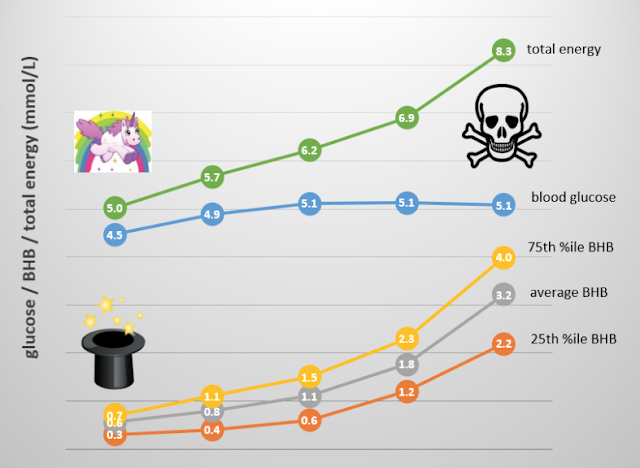
在內源性酮態時,我們的血酮濃度或許不會像在外源性酮態那麼高,但那是OK的,因為大部分的好處都發生在低能量狀態。
| 內源性酮態 | 外源性酮態 |
|---|---|
| 總能量低(即血糖+血酮+游離脂肪酸) | 總能量高(即血糖+血酮+游離脂肪酸) |
| 使用體脂肪的儲存能量作為燃料 | 使用攝取的能量來當成燃料測試 |
| 一整天穩定的酮體產生 | 酮體急遽升高,只持續一段短時間,需要不斷增加脂肪量或外源性酮體來維持高血酮濃度 |
| 低胰島素濃度,促使肝臟釋出肝醣和脂肪組織釋出脂肪 | 胰島素濃度增加,阻止肝臟釋放肝醣和脂肪組織釋出脂肪 |
| 粒線體之生合成、自噬作用、NAD+增加、SIRT1增加 | 線粒體能量超載、自噬作用關閉、NAD+減少 |
| 體脂肪和肝醣當成燃料 | 肝臟中的肝醣被補足,血液中多餘的能量儲存為脂肪 |

*傑夫.莫巴赫:**好文。**許多生酮社群的人都應該讀這篇,*以瞭解身體真正的運作方式。
總結
- 糖質新生就是生成新的葡萄糖(通常原料來自蛋白質)。
- 代謝蛋白質所需的胰島素量,約是代謝碳水化合物的一半。
- 增加蛋白質攝取通常能改善血糖和胰島素水平,蛋白質對飲食中的精緻碳水化合物有排擠效應,增加飲食的營養成份,協助我們建構肌肉,而建構的肌肉讓我們能更有效地燃燒葡萄糖。
- 一個代謝功能健康的人,昇糖素能平衡蛋白質造成的胰島素反應,所以即使進食大量蛋白質,血糖仍然是持平。
- 如果你無法產生足夠的胰島素,在身體試著同時代謝蛋白質,並維持肝臟裡的能量儲藏時,你可能會觀察到血糖上升的現象。
- 為了我們吃進去的食物而產生的胰島素(餐前胰島素),只占我們每天需要胰島素量不到一半。我們可以透過增加肌肉量以及營養密度高的飲食來增強粒線體功能,改善我們的基礎胰島素敏感度。
- 如果我們追求的是減重和健康,那麼低血糖和低血酮,要比透過外源性酮態追求高血酮來得更理想。
參考資料
[1] http://journals.plos.org/ploscompbiol/article?id=10.1371/journal.pcbi.1002116
[2] https://www.ncbi.nlm.nih.gov/pmc/articles/PMC3636610/
[3] https://optimisingnutrition.com/2015/06/04/the-goldilocks-glucose-zone/
[4] https://ses.library.usyd.edu.au/handle/2123/11945
[5] https://optimisingnutrition.com/2015/03/23/most-ketogenic-diet-foods/
[6] https://optimisingnutrition.com/2015/03/30/food_insulin_index/
[7] https://optimisingnutrition.com/2017/05/27/is-there-a-relationship-between-macronutrients-and-diet-quality/
[8] https://www.ncbi.nlm.nih.gov/pubmed/16694439
[9] http://caloriesproper.com/dietary-protein-does-not-negatively-impact-blood-glucose-control/beef-vs-glucose/
[10] http://www.ketotic.org/2013/01/protein-gluconeogenesis-and-blood-sugar.html#¹
[11] https://books.google.com.au/books?id=3FNYdShrCwIC&printsec=frontcover&dq=marks+basic+medical+biochemistry&hl=en&sa=X&ei=-ctaVcivOJfq8AXL84CAAw&redir_esc=y#v=onepage&q=glucagon&f=false
[12] https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4997013/
[13] https://www.ncbi.nlm.nih.gov/pmc/articles/PMC524031/
[15] https://optimisingnutrition.com/2017/01/15/how-optimize-your-diet-for-your-insulin-resistance/
[16] https://nutritionandmetabolism.biomedcentral.com/articles/10.1186/1743-7075-11-23
更新